|
|
||
|
|
|
|
|
Tension Alimentos
Tension circunstancias Tension
Tratamiento 09/03/2005
|
|
|
|
Actividades
Olimpo |
|
|
El tratamiento de la hipertensión arterial en los ancianos debe encaminarse a la reducción de la tensión arterial sist-lica
Investigadores de la Universidad de Leuven en Bélgica, informan en la edición del 11 de marzo de la Revista Médica Lancet, que el tratamiento antihipertensivo que logra una disminución de las cifras de tensión arterial sist-lica tiene grandes beneficios, sobre todo, en pacientes hombres, mayores de 70 años y con complicaciones cardiovasculares previas.
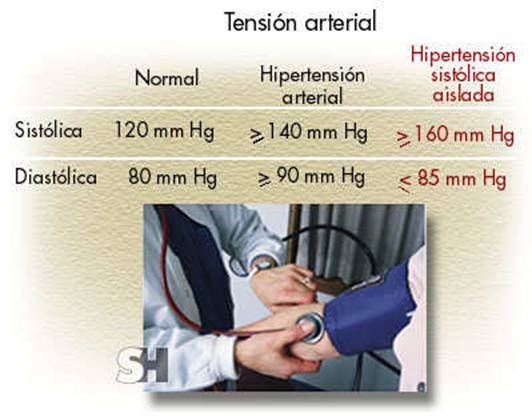
La hipertensión arterial sist-lica aislada (figura) es ocasionada por una disminución progresiva de la elasticidad de las arterias, por lo que es observada en mayor nomero en pacientes ancianos, presentándose en más de 25% de personas mayores de 80 años. Generalmente son cifras sist-licas por encima de 160 mm Hg, con valores diast-licos normales o en el límite de la hipertensión
|
|
Durante los últimos años ha existido
controversia acerca de si debe lograrse una mayor reducción de las cifras de
tensión arterial diast-lica o sist-lica. Para determinar ésto, los
investigadores revisaron los resultados de varios trabajos, cuyos participantes
fueron mayores de 60 años, con hipertensión sist-lica aislada y observaron la
mortalidad y los diferentes eventos cardiovasculares como enfermedad
cerebrovascular, también llamada derrame cerebral o trombosis e infarto
cardíaco entre otros.
Los resultados mostraron que entre mayores fueron las cifras de tensión
arterial sist-lica, la mortalidad fue más alta, contrario a lo hallado con las
cifras de la diast-lica, que produjo mayor mortalidad con valores más bajos.
Qued- claro que el tratamiento farmacológico fue efectivo, en altas
proporciones, para reducir la mortalidad y los eventos cardiovasculares.
Con los resultados del presente estudio, los autores concluyen que los valores
de presión arterial sist-lica son mejores indicadores de las posibles
complicaciones y mortalidad en pacientes no tratados que las cifras de la
tensión arterial diast-lica, por lo tanto, en pacientes ancianos el objetivo
del tratamiento antihipertensivo debería basarse en la disminución de las
cifras de tensión arterial sist-lica.
según esto usted no debe confiarse si presenta tensión arterial diast-lica
normal, ya que está bien justificado el tratamiento con medicamentos en
pacientes con cifras sist-licas por encima de 160 mm Hg, más aún si son
hombres, mayores de 70 años y con antecedentes de complicaciones
cardiovasculares.
HIPERTENSION ARTERIAL EN
EL PACIENTE DE EDAD AVANZADA
Dr.
Miguel Nadal
Especialista en Medicina Interna, Endocrinología, Geriatría y Medicina
Preventiva y Social.
Profesor asociado de universidad y jefe de departamento médico.
Hospital General de Skellefteå. Universidad de Norrland. Suecia.
Breve introducción
Es bien
conocido de todos el hecho de que las enfermedades cardiovasculares son la
principal causa de muerte en sujetos mayores de 65 años. De la misma forma y a
partir de esta realidad se comprende que la población citada sea gran
consumidora de medicación con efectos cardiovasculares. De hecho en Suecia, con
una población algo superior a los ocho millones de habitantes, se calcula que un
25 % de las todas las personas mayores de 65 años son tratados con medicación
antihipertensiva y que hasta un 50% de su población de edad superior a los 75
años recibe algún tipo de medicación cardiovascular. Analizando estos datos
desde un punto de vista exclusivamente demográfico,
y
considerando el hecho del alargamiento progresivo de la vida media en nuestro
entorno occidental con el consiguiente envejecimiento de la población (como
ejemplo citar que casi el 20% de la población actual de Suecia es mayor de 65
años) resulta evidente que los pacientes cardiovasculares y concretamente los
pacientes hipertensos mayores son una realidad diaria y continua en nuestros
consultorios médicos con todo lo que ello representa a nivel diagnóstico y
terapeutico.
Un tratamiento
óptimo de estos pacientes mayores hipertensos requiere no solo un correcto
diagnóstico sino además el tener en cuenta todos los cambios farmacocinéticos y
dinámicos que van parejos con el envejecimiento. Si el tratamiento
individualizado de la hipertensión es siempre importante, ésto lo es en mucho
mayor grado cuanto mayor sea la edad del hipertenso. Es bien sabido que la
hipertensión y el envejecimiento interaccionan entre si de forma negativa sobre
el cerebro, corazón y sistema renal. Es obvio también que un correcto
tratamiento antihipertensivo no debe de ir exclusivamente dirigido a bajar la
tensión arterial sino también, y quizás principalmente, a compensar y combatir
los cambios estructurales en el sistema cardiovascular para de esa forma dismunir
el riesgo de infarto de miocardio, ictus y de insuficiencia cardíaca.
Cambios tensionales en el
curso del envejecimiento fisiológico:
Tanto la
tensión arterial sistolica (TAS) como la diastolica (TAD) aumentan
progresivamente con el aumento de la edad (efecto mayormente debido a los
cambios degenerativos que tienen lugar en los grandes vasos) si bien su
evolución no es exactamente igual, ya que mientras que el incremento de la TAD
se va aplanando a partir de los 60 años, la TAS sigue por su parte elevándose
hasta los 70-75 años, edad en la que a partir de la cual ambas tensiones
muestran un descenso que se va acentuando en las edades más altas.
Este
descenso tensional en las personas más ancianas se explica entre otras cosas
por los cambios en la composición corporal del individuo, el empeoramiento del
balance fluidosalino, ciertos cambios hormonales asi como una disminución de la
función ventricular izquierda. Junto a todo ésto se une el riesgo de reacciones
ortostáticas en estos pacientes de elevada edad debido a la pérdida de
sensibilidad de sus baroreceptores, empeoramiento del tono venoso y a la
disminución de su volumen plasmático.
Definición y clasificación
de la hipertensión:
Durante
este decenio, un gran número de estudios y de grandes ensayos clínicos
relacionados con la hipertensión arterial han hecho cambiar gradualmente tanto
la definición de hipertensión como la clasificación de la misma, en relación a
su pronóstico de gravedad. Muy recientemente la Organización Mundial de la
Salud en colaboración con la International Society of Hypertension Guidelines
for the Management of Hypertension (1) ha propuesto unos criterios actuales
para su definición y clasificación complementados por una estratificación de
sus riesgos en función no solo de los valores absolutos tensionales sino
también de su asociación con otros factores de riesgo conocidos tal como se
muestran en las tablas siguientes:
|
|
TA Sistólica (mm Hg) |
TA Diastólica (mm Hg) |
|
Optima |
<120 |
<80 |
|
Normal |
<130 |
<85 |
|
Normal Alta |
130-139 |
85-89 |
|
Hipertensión |
|
|
|
Grado 1 |
140-159 |
90-99 |
|
Grado 2 |
160-179 |
100-109 |
|
Grado 3 |
> 180 |
> 110 |
|
Hipertensión Sistólica Aislada |
> 140 |
< 90 |
|
Estratificación del riesgo: |
Hipertensión de Grado 1 |
Hipertensión de Grado 2 |
Hipertensión de Grado 3 |
|
Ausencia de otros factores de riesgo : |
poco riesgo |
riesgo moderado |
alto riesgo |
|
1-2 factores de riesgo: |
riesgo moderado |
riesgo moderado |
muy alto riesgo |
|
>2 factores, lesión orgánica o
diabetes: |
alto riesgo |
muy alto riesgo |
muy alto riesgo |
|
Otras enfermedades cardiovasculares: |
muy alto riesgo |
muy alto riesgo |
muy alto riesgo |
Beneficios del tratamiento
de la hipertensión:
Es bien sabido
y universalmente aceptado que el tratamiento farmacológico de la hipertensión
de grado suave y moderado disminuye tanto la morbilidad como la mortalidad
cardiovascular. Sin embargo, y en este contexto, la eficacia del tratamiento no
es de la misma entidad cuando se estudian sus efectos sobre el cerebro o sobre
el corazón. Si bien un amplio número de grandes ensayos clínicos han coincidido
en demostrar que el riesgo de sufrir un accidente cerebrovascular fatal o no
fatal disminuye hasta en un 40% en hipertensos de mediana edad como
consecuencia de un tratamiento efectivo de la hipertensión(2,3,4), la eficacia
del tratamiento es significativamente inferior en la prevención de la
enfermedad coronaria (10-15% disminución del riesgo). Más recientemente el beneficio
del tratamiento antihipertensivo ha sido también demostrado en hipertensos de
mayor edad, incluso hasta la edad de 84 anos (5). Es más, esta reducción del
riesgo se ha podido demostrar también en el caso de la hipertensión sistólica
aislada.
Diagnóstico:
Si bien
el diagnóstico de una hipertensión puede ser considerado como un procedimiento
simple y sencillo, que lo es, es precisamente su simplicidad la que posibilita
diagnósticos en algunos casos erróneos si no se sigue un procedimiento bien
standardizado. Es bien conocido por todos los investigadores que han
intervenido en estudios y ensayos clínicos el alto porcentaje de pacientes que
a pesar de llevar consigo un diagnóstico de hipertensión no pueden ser
randomizados por no cumplir los criterios mínimos de inclusión en el estudio.
Unos conceptos mínimos indispensables para un correcto diagnóstico incluyen la
toma de tensión repetida en varias ocasiones con un intervalo de al menos
varios días entre las tomas y siempre bajo condiciones standard de tranquilidad,
ambiente aislado y relajación. La posición del brazo en relación al corazón en
el momento de la toma, el tamano del esfigmomanómetro en función de la
circunferencia del miembro en el que se realiza el examen son detalles
importantes para obtener una lectura correcta y real. La tensión arterial debe
de ser también medida tanto en posición supina como erecta ya que en caso de
marcado ortostatismo disminuye la indicación de tratamiento farmacológico
mientras que la coexistencia de hipertrofia ventricular izquierda, enfermedad
coronaria isquémica, insuficiencia cardíaca, stroke, enfermedad vascular
periférica, diabetes o nefropatía refuerzan la indicación de tratamiento. Y no
menos importante es el documentar detalladamente en la historia clínica del
paciente los pasos en los que se ha basado un eventual diagnóstico de
hipertensión. Es altamente frustrante para un médico que se plantea la duda de
si el paciente es verdaderamente hipertenso o no, a pesar de tener ese
diagnóstico, el no encontrar los datos o métodos que en su momento avalaron
dicho diagnóstico.
Alternativas terapeuticas:
Tras los
consejos dietéticos y de corrección y mejoría del estilo de vida que
constituyen la base primaria de todo tratamiento en todo paciente
hipertenso incluso en los más ancianos (si bien en éstos, el efecto de medidas
tales como la corrección del peso corporal, el hábito fumador, el consumo de
sal y la actividad física son más limitados) puede ser necesaria a pesar de
todo la instauración de tratamiento farmacológico. El arsenal actualmente
existente es amplio, variado y generalmente efectivo si bien las
características propias de cada grupo farmacológico difieren entre si y deben
por tanto de ser valoradas en cada caso individual.
1.- Beta-bloqueadores:
Disminuyen
el gasto cardíaco produciendo un subgrupo de ellos un cierto efecto
vasodilatador a la vez que aumentan también el tono vagal. Su indicación
preferente es en hipertensos jóvenes con elevado gasto cardíaco y en
hipertensos con hipertrofia ventricular izquierda y angor pectoris.
Tolerancia: Los pacientes de
edad tienen ya de por si en general disminuida su fuerza muscular, su potencia
física y sexual al mismo tiempo que su circulación periférica está de la misma
manera más limitada. Los betabloqueadores pueden influir sobre estas funciones
de forma negativa dando síntomas tales como pesadez en las piernas, cansancio
al esfuerzo y frialdad de menos y pies. Estos efectos están sin embargo casi
exclusivamente con la dosificación empleada porque lo que las dosis iniciales
recomendables son del orden de 100 mg de metoprolol, 50 mgs de atenolol ó 10
mgs de pindolol por citar unos ejemplos.
2.- Diuréticos:
Bajan la
tensión arterial via una disminución del volumen plasmático y disminuyen la resistencia
arterial periférica. Indicados especialmente en hipertensos con bajo gasto
cardíaco (la gran mayoría de ancianos) y con hipertensión de elasticidad.
Tolerancia: En dosis
relativamente bajas, estos preparados se toleran bien por los pacientes de
edad. Sin embargo, los preparados con potente efecto diurético y corta duración
de acción pueden ser desfavorables en pacientes con incontinencia urinaria. Los
conocidos efectos secundarios metabólicos son dependientes de la dosificación y
fácilmente reconocibles. Dosis recomendables de inicio son 12,5 –25 mg de
hidroclorotiazida, 2,5 – 5 mg de bendroflumetiazida, 20 – 40 mg de furosemida ó
bien 25-50 mg de espironolactona.
3.- Inhibidores de la enzima convertidora
de la angiotensina (ECA):
Producen
su efecto hipotensor disminuyendo la angiotensina II y también a nivel local en
la pared vascular disminuyendo la resistencia periférica. Son preparados
efectivos en ancianos a pesar de que éstos, como grupo, tienen baja actividad
renina plasmática.
Tolerancia: son en general bien
tolerados. Sus efectos secundarios tales como tos irritativa son similares a
los encontrados en pacientes más jóvenes.
Dado que
no es infrecuente que los pacientes de edad tengan unos niveles plasmáticos de
sodio algo más bajos, existe riesgo de caida tensional grave por la
estimulación del sistema renina-angiotensina. Especialmente indicados en
hipertensos con insuficiencia cardíaca (prevalencia 15-20 % en mayores de 70
anos) y diabéticos (prevalencia del 10% en esas edades). Las doses iniciales
deben ser bajas, por ejemplo 12,5 mg X 2 de captopril, 2,5 – 5 mg de enalapril
ó lisoprinil, etc. La dosificación se va aumentando progresivamente hasta
llegar a la dosis óptima que en general viene a ser 2-4 veces superior a la
inicial. Importante es tener en cuenta que cuando un paciente está ya siendo
tratado con diuréticos y precisa la combinación con inhibidores de la ECA, es
conveniente suspender el primero durante el inicio del tratamiento combinado.
4-Calcioantagonistas:
Producen
dilatación vascular inhibiendo el paso del calcio a las células musculares
lisas. Su efecto hipotensor es equiparable a los diuréticos y a los inhibidores
de la ECA. Buen elección en los casos de asociación hipertensión-angor y en
hipertensión-diabetes.
Tolerancia: Dado que estos
preparados se metabolizan principalmente en el hígado y que en los pacientes de
edad su capacidad farmacocinética metabolizadora está disminuida, hay riesgo de
que las concentraciones plasmáticas del medicamento sean excesivamente elevadas.
No obstante, en general son preparados que se toleran bien siempre y cuando las
dosis sean las correctas, si bien las grandes diferencias entre los distintos
antagonistas del calcio hacen variar esta tolerancia según preparados. Las
dosis de mantenimiento en pacientes de edad son más bajas que en hipertensos
jóvenes o de mediana edad, 5 mg de felopidina, 60 – 90 mg X 2 de diltiazem
suelen ser dosis suficientes.
Todos
estos grupos farmacológicos mencionados son efectivos agentes antihipertensivos
si bien cada uno de ellos con unas características específicas que permiten una
mejor individualización del tratamiento en cada caso concreto. Todos ellos
están bien documentados científicamente aunque son los diuréticos y los
betabloqueadores los que han producido más abundante bibliografía y experiencia
clínica. Además de ser con mucho, los más baratos.
Tratamiento de primera
elección: diuréticos o beta-bloqueadores?
Un
metaanálisis de los estudios publicados entre enero de 1966 y enero de 1998 en
hipertensos mayores de 60 anos comprendiendo un total de 7405 pacientes
tratados con diuréticos y/o beta bloqueadores permitió sacar las siguientes
conclusiones(6):
La
monoterapia con diuréticos consiguió un buen control tensional en 2/3 de los
pacientes.
La
monoterapia con betabloqueadores consiguió un buen control en 1/3 de ellos.
El
tratamiento diurético demostró ser más efectivo en la reducción del riesgo de
accidentes cerebro-vasculares, muerte tras los mismos, mortalidad
cardio-vascular y todo tipo de mortalidad que los betabloqueadores (7)
Recomendaciones del Joint
National Committee on Prevention, Detection, Evaluation and Treatment of High
Blood Pressure (8):
Tratamiento
de elección inicial en hipertensos de edad: diuréticos como monoterapia
o bien asociados con betabloqueadores, pero no betabloquadores
como monoterapia.
Una vez hipertenso, siempre
hipertenso?
Es bien
conocida la influencia que factores tales como el estilo de vida, el stress, la
alimentación etc. ejercen sobre la tensión arterial. Es también generalmente
reconocido que en muchos casos el diagnóstico de hipertensión arterial primaria
se realiza de forma poco protocolizada y en base en ocasiones a un
reconocimiento aislado, rápido y sin las condiciones de tranquilidad y
relajación física y psíquica del paciente. Incluso en el caso de un diagnóstico
en su momento correcto, las cifras tensionales de un individuo concreto pueden
haber sido influidas negativamente por uno a algunos de los factores
anteriormente citados, factores que no necesariamente van a ser constantes y
similares durante el resto de la vida del sujeto. De ahí que la sospecha de una
posible sobrerepresentación del diagnóstico hipertensión haya sido motivo de
discusión durante los últimos anos así como la idea de si necesariamente la hipertensión
arterial primaria es una enfermedad de por vida o o bien en algunos casos
limitada en el tiempo y circunstancias.
Con
objeto de confirmar el diagnóstico de hipertensión y examinar en su caso la
posibilidad de suspender el tratamiento, nosotros realizamos un estudio (9) en
un grupo de 86 hipertensos,33 varones y 53 hembras, en edades comprendidas
entre 68 y 82 años (media de 74) y que habían sido tratados farmacológicamente
durante un promedio de 20 años. Tras un príodo de wash-out de un mes, la tensión
arterial fue comprobada en 3 ocasiones consecutivas con un intervalo de una
semana entre cada control. En los casos en los que la tensión arterial era
constantemente < 180/90, los pacientes continuaron sin tratamiento, en caso
contrario se reisntauró el mismo y se excluyeron del estudio prospectivo.
De los
86 pacientes iniciales, 34 necesitaron reiniciar tratamiento tras el período de
wash-out. Los 52 restantes, 16 varones y 36 mujeres formaron el grupo de
seguimiento que se prolongó durante 3 años. La tensión arterial en este grupo
era al final del período de wash-out de 160 + 3 / 91 + 1 en los
varones y de 169 + 3 / 91 + 1 en el grupo femenino. Al cabo de
los 3 años de seguimiento, el 27 % de los participantes continuaban sin
tratamiento medicamentoso, cifra equivalente al 16% de los 86 hipertensos
iniciales. Interesante fue también el hecho de observar la diferente evolución
tensional en función del sexo de los participantes ya que mientras el 62% de
los sujetos varones del grupo de seguimiento continuaban sin medicación al
final de los 3 años, tan solo el 11% de las mujeres estaban en la misma
situación (p<0.001). En cuanto a los participantes que durante el período de
seguimiento precisaron reiniciar la terapia farmacológica por ascenso de sus cifras
tensionales, el promedio de tiempo que transcurrió sin medicación fue tan solo
de 3,6 meses en los varones y de 2,3 meses en las hembras (p=NS). Ningún
end-point fue regustrado durante el estudio. Distintas hipótesis fueron
comentadas en su momento en función de los resultados obtenidos.
Estos
resultados nuestros, así como otros existentes en la literatura demuestran una
posible sobrerepresentación del diagnóstico de hipertensión arterial esencial.
También que es posible considerar la suspensión de medicación antihipertensiva
en sujetos de edad, especialmente en varones y que el riesgo de tal decisión es
mínima cuando se controla regularmente a estos pacientes al cesar la
medicación.
Bajas dosis de aspirina podría
prevenir el riesgo
de trombosis cerebral
según
los resultados de un estudio publicado en la última edición de la revista
médica Stroke, el consumo de 1 a 6
aspirinas a la semana puede prevenir el riesgo de trombosis cerebral en
mujeres, especialmente en ancianas, fumadoras o pacientes con hipertensión
arterial. Pero los datos del estudio también mostraron que las mujeres cuyo
consumo de aspirina es superior a 15 a la semana presentan un incremento en el
riesgo de hemorragia cerebral.
La trombosis cerebral es causada por una obstrucción de las arterias del
cerebro por un trombo o coágulo y representa el 85% de los casos de las
enfermedades de las arterias cerebrales. Por su parte, dosis bajas de aspirina
permiten que la sangre fluya más fácilmente a través de los vasos sanguíneos
del cerebro y previenen de esta manera la formación de trombos o coágulos. Sin
embargo, con dosis altas de aspirina el riesgo de hemorragia cerebral aumenta,
al interferir con la coagulación de la sangre.
El mensaje del estudio es que no es aconsejable que ninguna persona consuma
aspirina de manera regular sin antes consultar a su médico. Sin embargo, todo
apunta a que dosis bajas de aspirina pueden ayudar a prevenir la trombosis
arterial coronaria (corazón) o cerebral.